-
地址 重庆市沙坪坝区沙北街83号
-
English
重庆大学X-scape Lab谢辉教授团队近日于Journal of Advanced Nursing(IF=3.4,JCR一区)发表了最新成果“Noise in Operating Room and Its Impact on Nurses: A Mixed-Methods Study of Noise, Perceptual Strain and Intervention Strategies”。

1.研究背景
在高度技术化的手术室中,噪声常被视为不可避免的“背景条件”。但越来越多证据表明,持续、高强度且结构复杂的噪声会干扰沟通、占用认知资源并诱发情绪负荷,进而影响工作效率与心理健康。尤其是护士——作为手术室内停留时间最长、沟通任务最密集的群体——其真实体验长期缺乏系统的实证回应。基于此,团队围绕三个核心问题展开研究:
1)量化不同科室、不同手术阶段的噪声暴露水平;
2)识别主要噪声源及噪声事件的时空特征;
3)评估护士对噪声的主观感受,包括噪声感知、沟通与效率干扰、烦扰程度及对安静环境的需求。
2.研究方法
研究在重庆市九龙坡区中医院手术室开展,覆盖骨科(Ortho)、普外科(Gen Surg)与妇产科(OB-GYN)三类代表性科室,连续记录41台常规择期手术全过程,并同步调查66名手术室护士的主观评价。方法上整合三类数据:
(1)连续声学监测:记录术前、术中、术后不同阶段的噪声水平与频谱特征,识别时序变化规律;
(2)结构化行为观察:对可识别噪声事件进行分类标注,明确来源与发声特征;
(3)护士问卷调查:采集噪声强度感知、沟通干扰、效率影响、烦扰程度及“安静环境重要性”等主观指标。
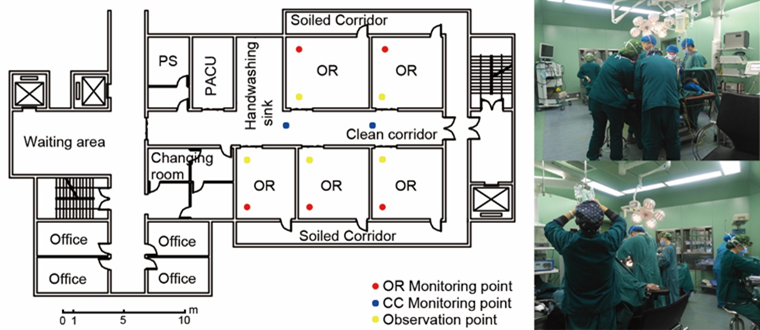
图1 声学测点和现场照片:手术室(OR)、洁净走廊(CC)
3.研究结果
3.1 有人 vs 无人:手术活动显著提升噪声水平
手术进行时,手术室及相邻洁净走廊噪声较空置状态明显升高:手术室平均增加约12
dB(A),走廊增加约8.5 dB(A),且各情境下手术室噪声始终高于走廊,说明手术活动是声环境的主导因素。
频谱结果进一步显示:噪声增强主要集中在中频,与人类言语频段高度重叠,意味着噪声不仅“更响”,而且更容易造成沟通与信息传递干扰。
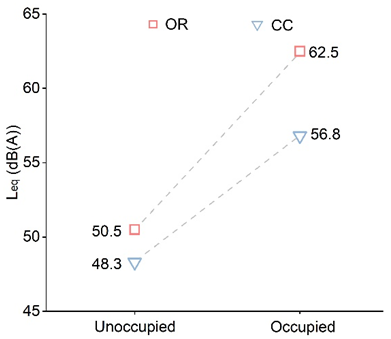
图2 手术室和洁净走廊在有人和无人状态下的声压级对比
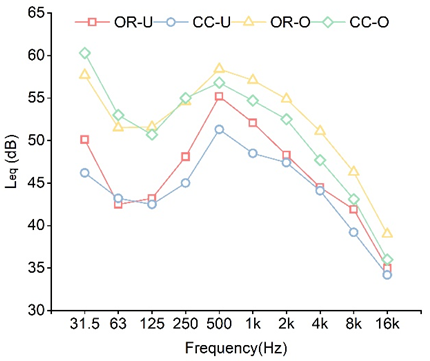
图3 手术室和洁净走廊在有人和无人使用情况下的频谱对比
3.2 各科室与阶段:噪声超标是“常态”,且术前最吵
各科室均出现频繁的瞬态强噪声事件:Lmax超过 90 dB;即便最安静时期,Lmin仍在45–47 dB(A),提示背景噪声持续存在。
三科室平均噪声水平:普外科 63.3±1.9 dB,骨科 62.4±1.6 dB,妇产科 61.8±1.4 dB。整体平均等效声级约 62.5 dB(A),显著高于国际建议值,且科室间差异不显著(p > 0.05),说明问题更多来自手术室共性的工作组织方式。
总体平均时长:术前 32.6±13.2 min,术中 70.0±47.9 min,术后 15.5±5.7 min;不同科室手术总时长差异明显,但噪声水平与手术时长无显著相关(p > 0.05)。
值得关注的是:噪声最高的并非术中,而是术前准备阶段。术前人员进出频繁、沟通密集、器械与设备准备集中,叠加形成更高噪声负荷;术中流程更集中、交流更克制,噪声反而有所回落。
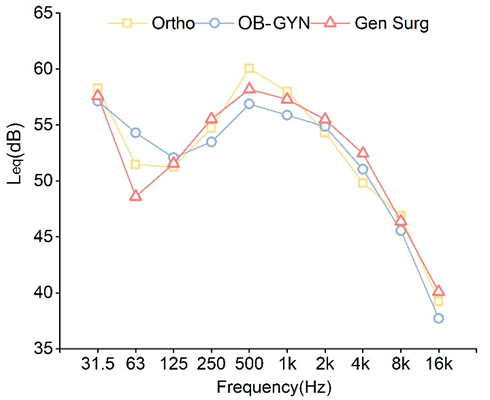
图4 不同科室频谱对比
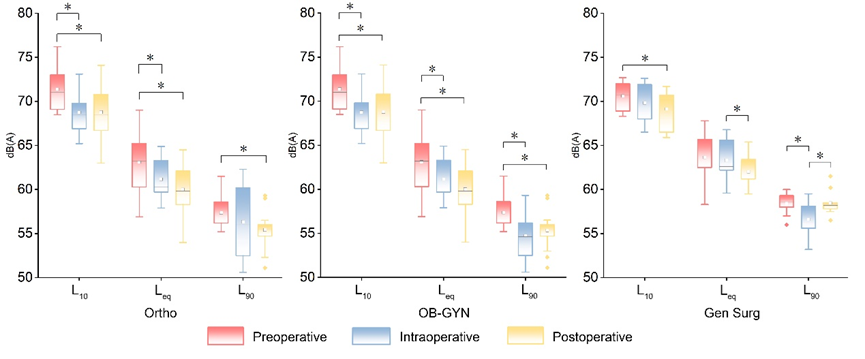
图5 不同科室与不同阶段的 Leq、L10 和 L90对比(*p < 0.05)
3.3 噪声来源:交谈、开关门与器械碰撞是“主因”
通过行为观察与护士主观评价的交叉分析,进一步明确了手术室内噪声的主要来源。在所有被记录的噪声事件中,交谈的发生频率最高(1.08 ± 0.47次/分钟),其次是开关门(0.61 ± 0.19次/分钟),再次为手术器械的碰撞声(0.24 ± 0.08次/分钟)。这表明,除设备噪声外,行为性与流程性噪声是更可控、也更值得优先干预。
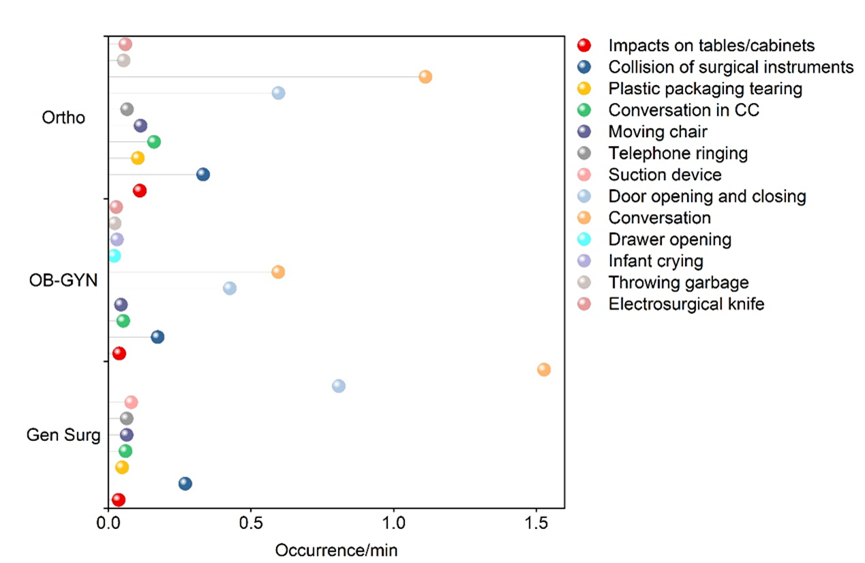
图6 不同科室手术过程中噪声源的发生频率
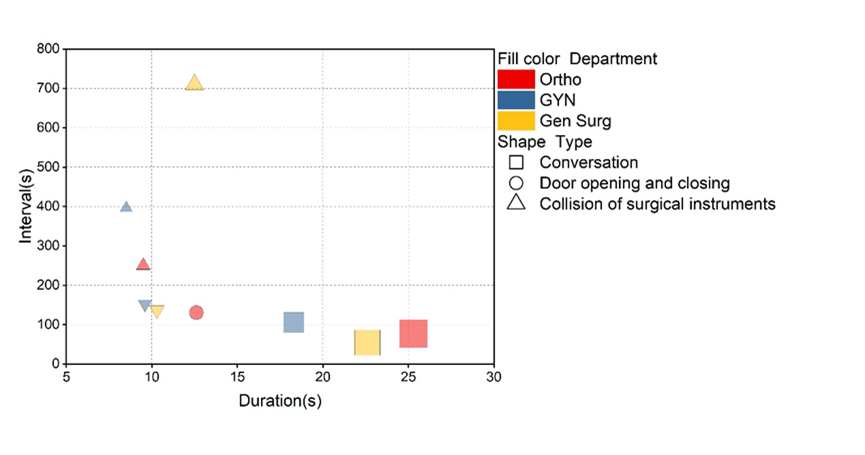
图7 不同科室手术期间主要噪声源的持续与间隔时间
3.4 主观体验:长期暴露未必“习惯”,反而可能累积负担
护士的主观评分显示:平均感知噪声 2.37±0.72;沟通干扰 1.97±0.76,工作效率干扰 1.90±0.80;烦扰度 1.84±0.66;而“安静环境重要性”高达 4.00±0.78。
更重要的是:护士工作年限越长,对噪声强度、沟通与效率干扰、烦扰程度的评价越高,揭示长期暴露并不会带来适应,反而可能造成感知负担的持续累积。噪声不仅只是短期刺激,更可能是影响职业健康的长期环境风险。
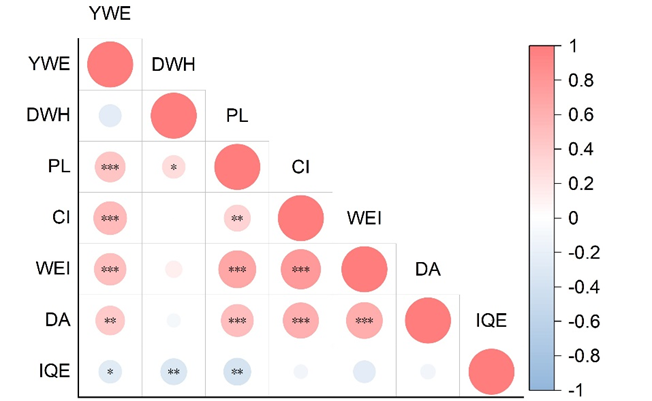
图8 工作经验年限(YWE)、每日工作时间(DWH)与主观感知指标之间的相关分析热图:感知噪声(PN)、沟通干扰(CI)、工作效率干扰(WEI)、烦恼程度(DA)、安静环境的重要性(IOE),*p < 0.05,**p < 0.01,***p < 0.001
4. 临床实践启示:噪声治理需要“行为—空间—声学”的系统方案
研究表明,手术室噪声并非单一物理问题,而是通过沟通干扰、认知资源竞争与情绪反应等多路径持续影响护士的工作表现与心理状态。因此,干预策略应从系统层面协同推进:
(1)行为管理:标准化沟通流程,强化术前阶段管理,减少非必要交谈与无效信息交流;
(2)空间优化:优化人员与物流流线,降低开门频率,设置缓冲空间削弱噪声传播;
(3)声学设计:在满足洁净要求前提下,引入具备中频吸声性能的材料,并谨慎评估声景/声掩蔽策略,提升整体听觉舒适度。
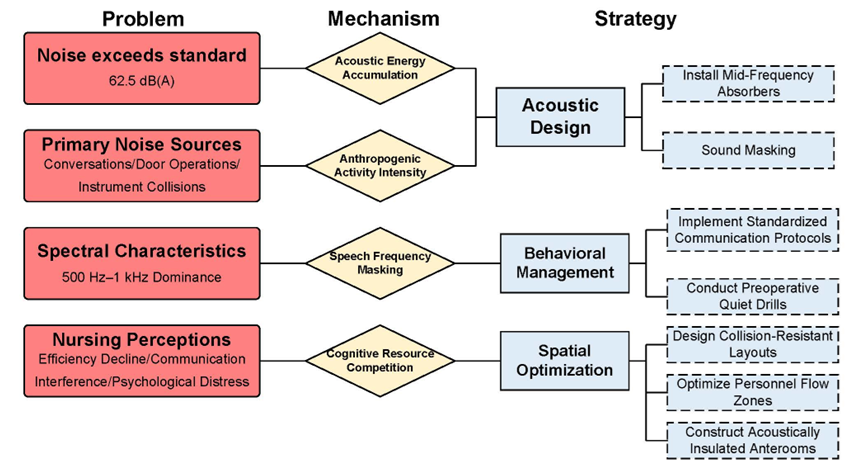
图9 手术室噪声管理、问题、机制和策略的综合框架
5. 结语:为“手术室健康工作环境”提供声学证据
本研究以护士为核心对象、基于真实手术场景的混合方法证据链,系统呈现了手术室噪声的暴露水平、主要来源与影响机制。结果提示,改善医疗环境不应止于设备升级,更需要回应一线医护人员的长期工作体验。手术室噪声治理也不只是“降分贝”,而是迈向更健康、更可持续的工作环境的重要一步。
作者:刘玮璠、谢辉*、曹文亮
原文链接:
https://doi.org/10.1111/jan.70453